Սրտի տամպոնադա
Սրտի տամպոնադա, որը հայտնի է նաև պերիկարդիալ տամպոնադա անվամբ, առաջանում է, երբ պերիկարդում (սիրտը շրջապատող պարկը) կուտակվում է հեղուկ, ինչը բերում է սրտի ճնշմանը[1]։ Սկիզբը կարող է լինել արագ և աստիճանաբար։ Ախտանշանները սովորաբար ընդգրկում են կարդիոգեն շոկին բնորոշ նշաններ, ներառյալ հևոց, թուլություն, գլխապտույտ և հազ։ Այլ ախտանշաններ կարող են կապված լինել հիմնական պատճառի հետ։
| Սրտի տամպոնադա | |
|---|---|
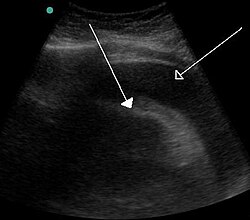 Արյունային էքսուդատ | |
| Տեսակ | կրծքավանդակի հիվանդություն և հիվանդության կարգ |
| Պատճառ | քաղցկեղ, երիկամային անբավարարություն, կրծքավանդակի վնասվածք, պերիկարդիտ, տուբերկուլյոզ |
| Հիվանդության ախտանշաններ | հաճախասրտություն, հևոց, թուլություն, գլխապտույտ, հազ, ճնշման անկում |
| Բժշկական մասնագիտություն | սրտաբանություն |
| Բուժում | պերիկարդիոցենտեզ, պերիկարդիալ պատուհանի բացում |
Սրտի տամպոնադայի տարածված պատճառներից են քաղցկեղը, երիկամային անբավարարությունը, կրծքավանդակի վնասվածքը և պերիկարդիտը։ Այլ պատճառներից են շարակցական հյուսվածքի հիվանդությունները, հիպոթիրեոզը, աորտայի պատռումը և սրտային վիրահատության բարդությունները[2]։ Աֆրիկայում համեմատաբար հաճախ հանդիող պատճառ է տուբերկուլոզը[3]։
Տամպոնադա կարելի է կասկածել ցածր զարկերակային ճնշման, լծային երկաների լայնացման, պերիկարդի քսման աղմուկի կամ սրտի տոների խլացման հիման վրա։ Հետագայում ախտորոշման համար հաշվի են առնվում ԷՍԳ տվյալները, կրծքավանդակի ռենտգեն հետազոտությունը կամ սրտի ՈՒՁՀ-ն։ Եթե հեղուկը կուտակվում է աստիճանաբար պերիկարդը կարող է ձգվել և իր մեջ տեղավորել մոտ 2լ հեղուկ։ Սակայն եթե այն կուտակվում է արագ, ապա նույնիսկ 200մլ կարող է առաջացնել տամպոնադա։
Երբ առաջանում են տամպոնադայի ախտանիշներ, լինում է դրենավորման անհրաժեշտություն։ Սա կատարվում է պերիկարդիոցենտեզի միջոցով, որի ժամանակ փոքր վիրահատական մեթոդով բացվում է պերիկարդիալ պատուհան կամ կատարվում է պերիկարդէկտոմիա։ Դրենավորումը կարող է նաև անհրաժեշտ լինել հեղուկի ինֆեկցիոն կամ քաղցկեղային ծագումը որոշելու համար[4]։ Բուժումը կարող է ընդգրկել դոբուտամինիի կամ արյան ծավալի պակասի դեպքում՝ ներերակային հեղուկների կիրառում։ Տամպոնադայի հանդիպման հաճախությունը հայտնի չէ[5]։
Նշաններ և ախտանիշներ
խմբագրելՀիվանդության սկիզբը կարող է լինել կտրուկ կամ աստիճանական։ Ախտանիշները, որպես կանոն, ներառում են կարդիոգեն շոկին բնորոշ նշանները, այդ թվում հևոցը, թուլությունը, գլխապտույտը և հազը։ Այլ ախտանիշներ կարող են կապված լինել հիմնական պատճառի հետ։
Պատճառներ
խմբագրելՍրտի տամպոնադան պայմանավորված է մեծ կամ անվերահսկելի քանակի պերիկարդիալ էքսուդատով, որը հեղուկի կուտակումն է սրտապարկի ներսում[6]։ Սա սովորաբար տեղի է ունենում կրծքավանդակի վնասվածքների հետևանքով (բութ և թափանցող)[7], բայց կարող է նաև պայմանավորված լինել սրտամկանի պատռվածքով, քաղցկեղով, ուրեմիայով, պերիկարդիտով, սրտի վրա կատարված վիրահատությամբ և հազվադեպ է պայմանավորված աորտայի հետադարձ շերտազատմամբ[8] կամ հակամակարդիչ թերապիայով[9]։ Էքսուդատը կարող է կուտակվել արագ(օրինակ՝ վնասվածքի կամ սրտամկանի պատռվածքի դեպքում), կամ ավելի երկար ժամանակահատվածում (օրինակ՝ քաղցկեղի դեպքում)։ Հեղուկը սովորաբար արյունային է, իսկ երբեմն կարող է լինել թարախային։
Մեծ քանակով էքսուդատի կուտակման պատճառներն են հիպոթիրեոզը, ֆիզիկական վնասվածքը (թափանցող վնասվածք՝ պերիկարդի ներգրավմամբ կամ բութ վնասվածք), պերիկարդիտը (պերիկարդի բորբոքում), յաթրոգեն վնասվածքները (ինվազիվ միջամտության ժամանակ) և սրտամկանի պատռվածքը։
Վիրահատություն
խմբագրելՍրտի վիրահատությունից հետո առաջին 24-48 ժամերին բարձր է տամպոնադայի զարգացման ռիսկը։ Սրտի վիրահատությունից հետո տեղադրվում են կրծքային խողովակներ հեղուկը դրենավորելու համար։Այս խողովակները, սակայն, հակված թրոմբագոյացման։ Երբ խողովակը փակվում կամ խցանվում է, արյունը, որը պետք է դրենավորվեր կարող է կուտակվել սրտի շուրջ և հանգեցնել տամպոնադայի։
Ախտաֆիզիոլոգիա
խմբագրելՊերիկարդի արտաքին թերթիկը կազմված է ֆիբրոզ հյուսվածքից[10], որը հեշտ չի ձգվում, և երբ հեղուկը լցվում է պերիկարդիալ խոռոչ, ճնշումը սկսում է աճել։
Եթե հեղուկ շարունակում է կուտակվել, յուրաքանչյուր հաջորդ դիաստոլայի ընթացքում արյան ավելի փոքր ծավալ է մղվում փորոքներ։ Ի վերջո, աճող ճնշումը հանգեցնում է միջնապատի թեքմանը դեպի ձախ փորոք՝ բերելով հարվածային ծավալի նվազմանը։ Դա առաջացնում է օբստրուկտիվ շոկ, որը, բուժման բացակայության դեպքում, կարող է հանգեցնել սրտի կանգի (հաճախ արտահայտվելով, որպես էլեկտրական ակտիվություն՝ առանց պուլսի)։
Ախտորոշում
խմբագրելՍկզբնական ախտորոշումը կարող է լինել դժվար, քանզի պետք է իրականացնել տարբերակիչ ախտորոշում բազմաթիվ հիվանդությունների հետ, օրինակ՝ լարված պնևմոթորաքս և սուր սրտային անբավարարություն։ Վնասվածքով ընդունված այն հիվանդների մոտ, ովքեր ունեն էլեկտրական ակտիվություն առանց պուլսի, հիպովոլեմիայի և լարված պնևմոթորաքսի բացակայության պայմաններում, ամենահավանական ախտորոշումն է սրտի տամպոնադան[12]։
Դասական տամպոնադայի ախտանշաններն ընդգրկում են 3 հիմնական նշան, որոնք հայտնի են Բեկի տրիադա անվամբ։ Ցածր զարկերակային ճնշումն առաջանում է նվազած հարվածային ծավալի պատճառով, լծային երակների լայնացումը՝ դեպի սիրտ արյան նվազած վերադարձով, և սրտի խլացած տոները՝ պերիկարդի խոռոչում հեղուկի կուտակման հետևանքով[13]։
Տամպոնադայի այլ նշանների թվին են պատկանում պարադոքսալ պուլսը (ներշնչման ժամանակ սիստոլիկ ԶՃ-ի անկում ավելի քան 10 տոր..) և ST սեգմենտի փոփոխություններ ԷՍԳ-ի վրա, որը կարող է նաև ցույց տալ ցածր վոլտաժ ունեցող QRS կոմպլեքսներ, և շոկի ընդհանուր նշաններ և ախտանշաններ (հաճախացած ՍԿՀ, հևոց, գիտակցության խորացող մթագնում)։ Այնուամենայնիվ այս նշաններից որոշները կարող են առկա չլինել կոկրետ իրավիճակում։ Հաճախասրտությունը կարող է բացակայել ուրեմիայով և հիպոթիրեզով անձանց մոտ։
Ախտորոշումը դժվարացնում է նաև այն փաստը, որ հիվանդները հաճախ կարող են թույլ կամ անգիտակից լինել հիվանդանոց ընդունվելիս։
Տամպոնադան կարող է ախտորոշվել ճառագայթային հետազոտության մեթոդներով։ Էխոսրտագրությունը, որը ընտրության ախտորոշիչ մեթոդ, հաճախ ցույց է տալիս մեծացած պերիկարդիալ խոռոչ կամ կոլապսված փորոքներ։ Տամպոնադան կարող է երևալ, որպես գնդաձև սիրտ կրծքավանդակի ռենտգեն հետազոտությամբ սատցված պատկերի վրա։ Ներշնչման ժամանակ կրծքավանդակում առաջացող բացասական ճնշումը բերում է աջ փորոքում ճնշման բարձրացման։ Սա առաջացնում է միջփորոքային միջնապատի տեղաշարժ դեպի ձախ փորոքի խոռոչ՝ նվազեցնելով վերջինիս լցումը։ Աջ փորոքի ծավալը նույնպես նվազում է և այն երբեմն կարող է կոլապսվել։
Բուժում
խմբագրելՆախահիվանդանոցային փուլ
խմբագրելՍկզբնական բուժումը սովորաբար լինում է աջակցող, օրինակ՝ թթվածնի մատակարարում և մոնիտորինգ։ Բացի շոկի բուժումից քիչ բան կարելի է անել նախահիվանդանոցային փուլում։
Արագ ախտորոշումը և բուժումը ապրելիության բարձրացման գլխավոր նախապայմաններն են։ Որոշ շտապ բժշկական օգնության թիմեր ի վիճակի են իրականացնել պերիկարդիոցենտեզ, ինչը կարող է կյանք փրկել։ Եթե հիվանդի մոտ արդեն առաջացել է սրտի կանգ, ապա միայն պերիկարդիոցենտեզը չի կարող բարելավել վիճակը։ Այս իրավիճակում ավելի կարևոր է հնարավորինս արագ հիվանդին տեղափոխել մասնագիտացված բաժանմունք ունեցող հիվանդանոց։
Հիվանդանոցային փուլ
խմբագրելՀիվանդանոցում առաջնային բուժումը իրականացվում է պերիկարդիոցենտեզի միջոցով։ Այն իր մեջ ներառում է ՈՒՁՀ-ի հսկողության տակ ասեղի անցկացում մաշկի միջով պերիկարդի խոռոչ և հեղուկի ասպիրացիա։ Այս միջամտությունը կարելի է իրականացնել կողմնային մուտքով՝ միջկողային հատվածներից, կամ անմիջապես թրաձև ելունի ստորին մասից[14][15]։ Ձախ պարաստերնալ մուտքը գտնվում է կրծոսկրից 3-5 սմ ձախ՝ ձախ ներքին կրծքային զարկերակը վնասելուց խուսափելու համար, 5-րդ միջկողային տարածությունում[16]։ Սովորաբար խողովակը թողնվում է նույն տեղում առաջնային դրենավորումից հետո, որպեսզի անհրաժեշտության դեպքում միջամտությունը կրկնվի։ Եթե կան հնարավորություններ կարող է բացվել պերիկարդիալ պատուհան։
Սրտի վիրահատություն տարած հիվանդների մոտ պետք է անցկացնել դրենավորման խողովակներով հեռացվող հեղուկի քանակի հսկողություն։ Եթե այդ հեղուկը պակասում է, իսկ ԶՃ-ն իջնում, պետք է կասկածել տամպոնադա։ Այս դեպքում կատարում են անհետաձգելի կրկնակի վիրահատություն։
Եթե նույնիսկ իրականացվել է ագրեսիվ բուժում և բարդություններ չեն զարգացել (շոկ, առիթմիա, սրտային անբավարարություն, կարդիտ, էմբոլիզացիա կամ պատռվածք), ապրելիությունը շարունակում է մնալ ցածր։
Համաճարակաբանություն
խմբագրելՏամպոնադայի հանդիպման հաճախականությունը հայտնի չէ։ Այն հանդիպում է կրծքավանդակի գնդակով կամ դանակով վնասման դեպքերի մոտ 2%-ում[17]։
Ծանոթագրություններ
խմբագրել- ↑ Richardson, L (2014 թ․ նոյեմբեր). «Cardiac tamponade». JAAPA : Official Journal of the American Academy of Physician Assistants. 27 (11): 50–1. doi:10.1097/01.jaa.0000455653.42543.8a. PMID 25343435.
- ↑ Schiavone, WA (2013 թ․ փետրվար). «Cardiac tamponade: 12 pearls in diagnosis and management». Cleveland Clinic Journal of Medicine. 80 (2): 109–16. doi:10.3949/ccjm.80a.12052. PMID 23376916.
- ↑ Spodick, DH (2003 թ․ օգոստոսի 14). «Acute cardiac tamponade». The New England Journal of Medicine. 349 (7): 684–90. doi:10.1056/NEJMra022643. PMID 12917306.
- ↑ Sagristà-Sauleda, J; Mercé, AS; Soler-Soler, J (2011 թ․ մայիսի 26). «Diagnosis and management of pericardial effusion». World Journal of Cardiology. 3 (5): 135–43. doi:10.4330/wjc.v3.i5.135. PMC 3110902. PMID 21666814.
{{cite journal}}: CS1 սպաս․ չպիտակված ազատ DOI (link) - ↑ Bodson, L; Bouferrache, K; Vieillard-Baron, A (2011 թ․ հոկտեմբեր). «Cardiac tamponade». Current Opinion in Critical Care. 17 (5): 416–24. doi:10.1097/mcc.0b013e3283491f27. PMID 21716107.
- ↑ Porth, Carol; Carol Mattson Porth (2005). Pathophysiology: concepts of altered health states (7th ed.). Hagerstwon, MD: Lippincott Williams & Wilkins. ISBN 978-0-7817-4988-6.
- ↑ Gwinnutt CL, Driscoll PA (2003). Trauma Resuscitation: The Team Approach (2nd ed.). Oxford: BIOS. ISBN 978-1-85996-009-7.
|vauthors=պարամետրը գոյություն չունի (օգնություն) - ↑ «Cardiac tamponade complicating proximal (retrograde) aortic dissection. Is pericardiocentesis harmful?». Circulation. 90 (5): 2375–8. 1994 թ․ նոյեմբեր. doi:10.1161/01.CIR.90.5.2375. PMID 7955196.
- ↑ Longmore, J. M.; Murray Longmore; Wilkinson, Ian; Supraj R. Rajagopalan (2004). Oxford handbook of clinical medicine (6th ed.). Oxford [Oxfordshire]: Oxford University Press. ISBN 978-0-19-852558-5.
- ↑ Patton KT, Thibodeau GA (2003). Anatomy & physiology (5th ed.). St. Louis: Mosby. ISBN 978-0-323-01628-5.
|vauthors=պարամետրը գոյություն չունի (օգնություն) - ↑ 11,0 11,1 11,2 Smith, Ben (2017 թ․ փետրվարի 27). «UOTW #78 - Ultrasound of the Week». Ultrasound of the Week. Արխիվացված օրիգինալից 2017 թ․ մարտի 13-ին. Վերցված է 2017 թ․ մարտի 13-ին.
- ↑ American College of Surgeons Committee on Trauma (2007). Advanced Trauma Life Support for Doctors, 7th Edition. Chicago: American College of Surgeons
- ↑ Holt L, Dolan B (2000). Accident and emergency: theory into practice. London: Baillière Tindall. ISBN 978-0-7020-2239-5.
|vauthors=պարամետրը գոյություն չունի (օգնություն) - ↑ Shlamovitz, Gil (2011 թ․ օգոստոսի 4). «Pericardiocentesis». Medscape. Արխիվացված օրիգինալից 2011 թ․ օգոստոսի 23-ին. Վերցված է 2011 թ․ օգոստոսի 16-ին.
{{cite journal}}: Cite journal requires|journal=(օգնություն) - ↑ Yarlagadda, Chakri (2011 թ․ օգոստոսի 11). «Cardiac Tamponade Treatment & Management». Medscape. Արխիվացված օրիգինալից 2011 թ․ օգոստոսի 16-ին. Վերցված է 2011 թ․ օգոստոսի 16-ին.
{{cite journal}}: Cite journal requires|journal=(օգնություն) - ↑ Synovitz C.K., Brown E.J. (2011). Chapter 37. Pericardiocentesis. In Tintinalli J.E., Stapczynski J, Ma O, Cline D.M., Cydulka R.K., Meckler G.D., T (Eds), Tintinalli's Emergency Medicine: A Comprehensive Study Guide, 7e. Retrieved September 19, 2014 from «Chapter 37. Pericardiocentesis». Archived copy. The McGraw-Hill Companies. 2011. Արխիվացված է օրիգինալից 2016 թ․ մարտի 4-ին. Վերցված է 2014 թ․ սեպտեմբերի 20-ին.
{{cite book}}: CS1 սպաս․ արխիվը պատճենվել է որպես վերնագիր (link) - ↑ Marx, John; Walls, Ron; Hockberger, Robert (2013). Rosen's Emergency Medicine - Concepts and Clinical Practice (անգլերեն). Elsevier Health Sciences. էջ 448. ISBN 978-1455749874. Արխիվացված օրիգինալից 2016 թ․ հոկտեմբերի 2-ին.
| Վիքիպահեստն ունի նյութեր, որոնք վերաբերում են «Սրտի տամպոնադա» հոդվածին։ |